

院長コラム
COLUMN閉塞隅角緑内障とは —その仕組みと治療について—
2025.12.16
今まで目に関するトラブルがあまりない方で、充血や目やになどで眼科を受診した際に「緑内障になりやすいから白内障の手術をした方が良い」と言われる方がたまにいます。
今まで何でもなかったのに急に手術が必要と言われた、しかも緑内障の話をしていたはずなのに白内障の手術が必要とは。
正直、困惑しかないかと思います。
ここ最近、当院にもこのような方が立て続けに来られたので改めてここで説明しようと思います。
そもそも緑内障は隅角のタイプによって「開放隅角」緑内障と「閉塞隅角」緑内障とに分けられますが、今回問題になってくるのは「閉塞隅角」緑内障(へいそくぐうかくりょくないしょう) です。
これは、目の中を循環する「房水(ぼうすい)」の出口がふさがり、眼外に排出できなくなることで眼内に房水が溜まりすぎた結果、眼圧が急激あるいは慢性的に上昇してしまう状態を指します。
房水は本来、「後房(から流入) → 瞳孔 → 前房 → 隅角(から排出)」という流れで目の中を巡っています。
しかし、隅角(角膜と虹彩の境目)が狭かったり、虹彩が前方に押し出されたりすることで、この出口がふさがってしまうことがあります。
この“ふさがりやすい目の構造”が、閉塞隅角緑内障の大きな特徴です。
① 隅角が閉じてしまう理由
■ 前房が浅い
前房(角膜から虹彩までの空間)が浅いと、隅角も狭くなりやすく詰まりやすい状態になります。遠視の方や加齢で水晶体が厚くなってきた(白内障が進んできた)方に多い傾向があります。
■ 瞳孔ブロック
瞳孔付近で房水の流れが滞り、虹彩が前方へ押されることで隅角を閉じてしまう状態です。急性発作の大きな原因となります。
■ プラトー虹彩(Plateau iris)
毛様体の形の影響で虹彩の付け根が前方へ押し上げられ、隅角が狭くなるタイプです。
② 発症のしかた
■ 急性閉塞隅角緑内障(急性発作)
隅角が一気に閉じて眼圧が急上昇し、強い眼痛・頭痛・吐き気 を伴う、緊急性の高い状態です。
症状は数時間で急速に悪化するため、治療が遅れると視力障害が残る可能性があります。
■ 慢性閉塞隅角緑内障
ゆっくりと隅角が閉じていくタイプで、自覚症状はほとんどありません。
冒頭の「緑内障になりやすいから白内障の手術をした方が良い」と言われる方はこのタイプです。時間が経つとある時、急性発作を起こ すことがあります。
③ 治療方法について
詰まりを解消し眼圧を適切に下げること、を目的に行います。
■ レーザー虹彩切開術
虹彩に小さな穴を開け、房水の流れを改善させます。瞳孔ブロックを解除する代表的な治療ですが、合併症や他の治療との兼ね合いであ まりやらなくなってきています。
■ 白内障手術(必要に応じて緑内障手術併用)
水晶体が厚くなって隅角が狭くなる場合は、白内障手術が非常に効果的です。
近年は白内障手術による合併症が少なくなってきたことなどから、急性発作を起こしてしまう前に予防的に手術を行うケースが主流です。
■ 点眼治療
眼圧を下げる目的で行いますが、隅角が物理的に狭い場合は根本的な治療とは言えないので改善には限界があります。
④ 予防のためのポイント
閉塞隅角緑内障は発作を起こさなければ大きな問題は起こりにくいものの、発作が起こったときのリスクが非常に大きい病気です。
50歳以上で遠視気味の方で今まで眼科を受診することがあまりなかった方は注意が必要かもしれません。
そのような方は、暗い場所や薬の影響で瞳孔が広がると発作を誘発することがあります。
以上のようなことから「緑内障になりやすいから白内障の手術をした方が良い」という話になるわけです。
早期に構造を把握し、必要な治療・予防策をとることが何より重要です。気になる方は一度チェックするために受診されてはいかがでしょうか。
カテゴリー| 緑内障
小児の近視進行抑制薬リジュセア®ミニ点眼薬
2025.04.22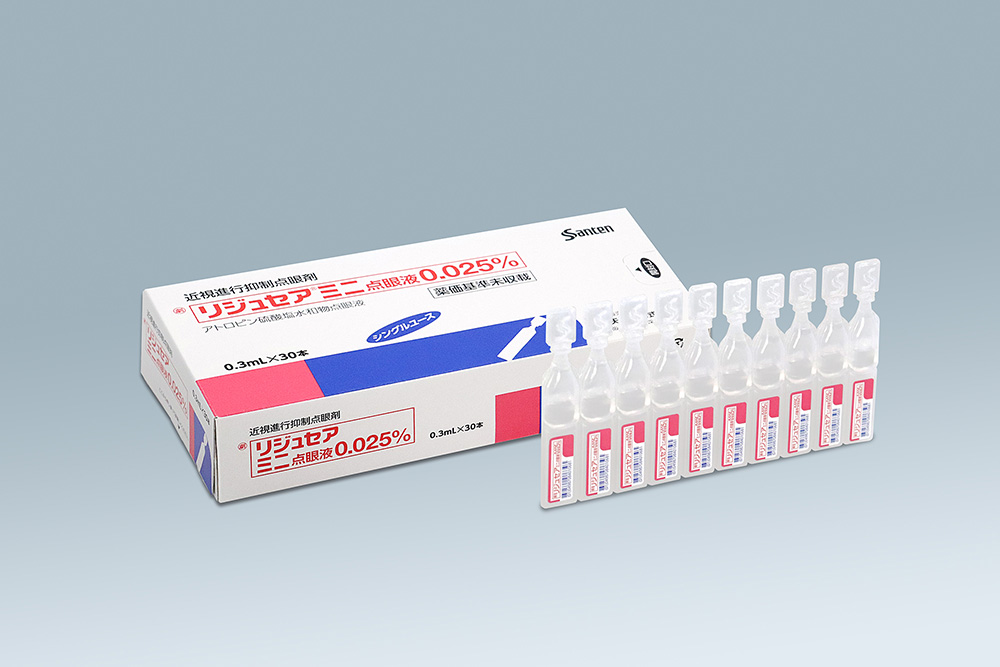
2025年4月21日、参天製薬より日本初の近視進行抑制を目的とした点眼薬「リジュセア®ミニ点眼液0.025%」が発売されました。この製品は、5歳から15歳の小児を対象に開発された低濃度アトロピン(0.025%)を含む点眼薬で、毎晩就寝前に1滴点眼することで、近視の進行を抑制する効果が期待されています。臨床試験では、24か月間の使用により、プラセボ群と比較して有意な近視進行の抑制効果が確認されました。
リジュセア®ミニは、製剤設計において後眼部への移行性を高め、虹彩(茶目)への影響を抑制することで、瞳孔への影響を軽減しています。また、防腐剤を含まない一回使い切りタイプの点眼剤であり、長期使用を考慮した安全性にも配慮されています。これまでの臨床試験において、目立った副作用は報告されておらず、安全性の高い治療法として注目されています。
当院でも近日中に処方開始する予定で、現在準備を進めています。
また、オルソケラトロジー(夜間装用の特殊なハードコンタクトレンズ)との併用療法もご提案できます。オルソケラトロジーは、角膜の形状を一時的に変化させることで、日中の裸眼視力を改善する治療法であり、近視進行の抑制効果も報告されています。近年の研究では、リジュセア®ミニとの併用により、単独使用よりも高い近視進行抑制効果が期待されることが示唆されています。
なお、リジュセア®ミニは公的医療保険の給付対象外となります。費用や治療内容についての詳細は当院までお気軽にお問い合わせください。
お子さまの近視進行に不安をお持ちの保護者の皆さまは、ぜひ当院にご相談ください。お子さま一人ひとりの生活環境や目の状態に合わせた最適な治療法をご提案し、視力の健康をサポートいたします。
カテゴリー| 近視
選択的レーザー線維柱帯形成術(SLT)について
2024.11.07
緑内障の治療は点眼薬や手術が基本ですが、近年、選択的レーザー線維柱帯形成術(Selective Laser Trabeculoplasty: SLT)という低侵襲のレーザー治療が注目されています。先のコラムで新たな緑内障手術についてご紹介しましたが、今回は、緑内障に対するレーザー治療法の一つであるSLTについてお話したいと思います。
SLTの仕組み:緑内障とは、眼球内の房水という液体がうまく眼外に排出されず、眼圧が上昇することで視神経がダメージを受け、視野欠損をきたす病気です。SLTは、房水の出口である線維柱帯という部分にレーザーを照射し、房水の排出機能を改善させ眼圧を下げる治療法です。
SLTの特徴とメリット:【 低侵襲性】 SLTはメスなどを使ういわゆる「手術」ではなく(保険診療上は手術の扱い)、非常に低出力のレーザーを用いる為、周囲の組織にダメージを与えることはほとんどありません。レーザー照射時の痛みもほとんどなく、外来で5~10分程度で行えることも魅力です。【再治療が可能】他のレーザー治療法と異なり、SLTは再治療が可能です。2~3年で効果が減弱するとされていますが、繰り返し治療を受けることができるため、長期的な治療計画の一環として活用できます。【薬物療法との併用】 緑内障の治療は通常点眼薬が中心ですが、薬が効かない、副作用が強いなどの場合には代替手段としてSLTが有効です。点眼薬を使う頻度や種類が減ったり、場合によっては点眼薬を全く使わずに眼圧をコントロールできることもあります。
リスクと限界:SLTは比較的安全な治療法ですが、全くリスクがないわけではありません。一時的に眼圧が上昇することや、目の炎症が起こることがあります。また、SLTを施行されたすべての方に効果があるわけではなく、2割程度の方は効果が限定的です。
SLTの適応:【初期から中期の緑内障の方】 点眼薬の代わりや補助的な手段として効果的です。点眼薬を長く続けるよりもSLTのほうがコスト的に抑えられることもあります。【薬物療法に反応しない方】 眼圧が薬ではコントロールできない場合、SLTは有力な代替手段です。【点眼薬の副作用を避けたい方】緑内障点眼薬は眼刺激感や乾燥、眼周囲の色素沈着、アレルギー、喘息を誘発する場合がありますが、SLTにはこれらの副作用はありません。
まとめ:SLTは侵襲が少なく、再治療が可能であることから、多くの緑内障患者様にとって負担の少ない治療法といえます。もちろん、すべての方に有効な治療ではありませんが、今後の緑内障治療における有用な選択肢の一つとなり得るものと思います。この度、当院でも本治療法を導入いたしましたので、ご興味のある緑内障患者様は当院医師に是非ご相談ください。(文責;副院長)
カテゴリー| 眼科手術
プリザーフロマイクロシャント手術(2)
2024.10.02
前回に続いて、プリザーフロマイクロシャント手術の有効性について、具体的にご説明いたします。
1.眼圧下降効果:臨床試験において、術後の平均眼圧が30~50%低下することが確認されました。また、術後6か月では、約40%の眼圧低下が見られ、多くの方が目標とする眼圧を達成しています。
2.薬物治療の削減:本術式を施行された方の多くは、術後に点眼薬治療が50%以上削減されたというデータがあります。薬の種類や量が減ることで、患者様の負担が軽減されるだけでなく、薬による副作用のリスクも低くなります。
3.トラベクレクトミー(緑内障ろ過手術;従来の術式)との比較:眼圧下降効果を比較すると、プリザーフロマイクロシャント手術は同等又はやや劣る傾向がありますが、合併症のリスクは、かなり低いとされています。特に、トラベクレクトミーでよく見られる術後の瘢痕形成や過度の眼圧低下などの問題が少なく、安全性が高いと言えます。
4.長期的な効果の持続:3年間の追跡調査では、プリザーフロマイクロシャントを使用した方の多くが安定した眼圧を維持しており、追加手術や薬物治療が必要なケースが少ないことが確認されています。緑内障は、慢性的な病気であるため、長期的に眼圧が安定することは、非常に重要です。
5.生活の質(QOL)の向上:患者様の生活の質(QOL)が大きく向上します。多くの方が術後視力の安定を実感し、日常生活における不便さや不快感が軽減されたとの報告もあります。
以上、プリザーフロマイクロシャント手術について、ご説明いたしました。
緑内障の治療について疑問のある方、この手術法に関心のある方、是非ご相談下さい。(文責;副院長)
カテゴリー| 眼科手術
新たな緑内障手術:プリザーフロマイクロシャント手術(1)
2024.09.15
前回のコラムでプリザーフロマイクロシャント手術について、簡単な紹介をさせていただきました。緑内障は、進行すると視力を失うリスクがあるため、適切な眼圧の管理が非常に重要です。プリザーフロマイクロシャント手術は、従来のろ過手術に代わる眼に負担の少ない治療法として注目されており、すでに当院でも採用しておりますが、今回正式に認定されたことを報告いたします。
そこで今回、2回にわたって、このデバイスの有効性について、より詳しく説明したいと思います。
プリザーフロマイクロシャントは、眼内の房水(目に中にある液体)を眼外に排出する事で眼圧を下げるデバイスです。長さは8.5mm、内径はわずか70μmと非常に小さく、ポリスルフォンという生体適合性材料でできているため、眼組織に対して非常に低侵襲で、体内での安定性が高く長期的に機能し続ける設計となっています。
従来の緑内障手術(トラベクレクトミーなど)に比べて、手術リスクが低く、眼圧下降もほぼ同程度で、術後の回復も早く、特に中等度から重度の緑内障患者様に有効とされています。
次回は、具体的にどのような有効性があるのか、いくつかのポイントに分けて具体的にご説明したいと思います。(文責;副院長)
カテゴリー| 眼科手術